Dit materiaal is bedoeld voor mensen zonder medische opleiding die meer willen weten over osteochondrose dan wat er in populaire publicaties en op de websites van privéklinieken staat. Patiënten stellen vragen aan artsen van verschillende specialismen die kenmerkend zijn voor een volledig misverstand over het onderwerp osteochondrose. Voorbeelden van dergelijke vragen zijn: "Waarom doet mijn osteochondrose pijn?", "Er is congenitale osteochondrose ontdekt, wat moet ik doen?" Misschien kan de apotheose van dergelijk analfabetisme als een vrij veel voorkomende vraag worden beschouwd: "Dokter, ik heb de eerste tekenen van chondrose, hoe eng is het?" Dit artikel is bedoeld om het materiaal over osteochondrose, de oorzaken, manifestaties, diagnosemethoden, behandeling en preventie te structureren en de meest gestelde vragen te beantwoorden. Omdat we allemaal, zonder uitzondering, patiënten zijn met osteochondrose, zal dit artikel voor iedereen nuttig zijn.
Hoe is de tussenwervelschijf opgebouwd?
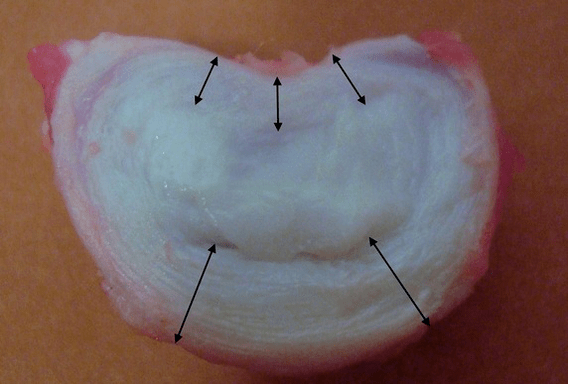
Elke tussenwervelschijf bestaat uit twee verschillende delen:
- buitenste vezelring, bestaande uit dichte vezels die de schijf van buitenaf rond de omtrek bedekken;
- de interne elastische component is de nucleus pulposus.
De vezels van de annulus fibrosus zijn zeer dicht en elastisch. Door de jaren heen gaat de elasticiteit verloren en tegen de leeftijd van 60 jaar wordt de vezelige ring stijf. Tussen het oppervlak van elke bovenliggende en onderliggende wervel en de tussenwervelschijf zelf bevinden zich zogenaamde eindplaten, dat wil zeggen de grenszones tussen de wervel en de tussenwervelschijf. Dankzij deze eindplaten groeien de wervels in de hoogte, en daardoor worden de nucleus pulposus en weefsels van de tussenwervelschijf diffuus gevoed door de diffusiemethode, omdat het kraakbeen van de schijf niet van bloed wordt voorzien of wordt geïnnerveerd.
Gezonde tussenwervelschijven bij een jong persoon zijn in staat tot een hoge stofwisseling. Als u contrast in een normale schijf introduceert, verdwijnt het na 20 minuten ervan.
Studies hebben aangetoond dat bij een volwassene de hoogte van elke tussenwervelschijf ongeveer:
- 25% van de hoogte van aangrenzende wervels in het cervicale gebied;
- 20% in de borst;
- 33% in de lumbale wervelkolom.
Dat wil zeggen, in het lumbale gebied is de dikte van de schijven het grootst vanwege de grootste belasting. Laboratoriumstudies hebben aangetoond dat een enkele gezonde tussenwervelschijf bij een jong persoon een statische drukbelasting van maximaal 2,5 ton kan weerstaan. Op 70-jarige leeftijd daalt dit cijfer tot 110 kg! Dat wil zeggen, een "oude en uitgedroogde schijf" kan 22 keer slechter omgaan met het overbrengen van belasting naar de zijkanten en met het handhaven van een verhoogde druk in de ring.
Waarom gebeurde dit? Na verloop van tijd verslijt de vezelige ring geleidelijk. Het kan niet meer uitrekken, maar steekt alleen naar buiten uit, voorbij de schijf, of breekt. De kern stopt met het overbrengen en transformeren van verticale belasting in radiale belasting. Met het ouder worden stapelt de stress zich geleidelijk op in de schijven en verandert hun structuur. Als al deze processen, opgenomen in een afzonderlijke schijf, worden overgebracht naar de gehele wervelkolom, krijgen we in de kliniek een aandoening die osteochondrose wordt genoemd. Nu kunnen we beginnen met definiëren.
Wat is osteochondrose?
De naam van de ziekte is eng als deze niet duidelijk is. Het medische achtervoegsel “-oz” betekent proliferatie of vergroting van bepaald weefsel: hyalinose, fibrose. Een voorbeeld hiervan is cirrose van de lever, waarbij het bindweefsel groeit en het functionele weefsel, de hepatocyten, in volume afneemt. Er kan sprake zijn van een ophoping van pathologisch eiwit, of amyloïde, dat normaal gesproken niet aanwezig zou moeten zijn. Deze stapelingsziekte wordt dan amyloïdose genoemd. Er kan een aanzienlijke vergroting van de lever optreden als gevolg van vette degeneratie, die vette hepatosis wordt genoemd.
Welnu, het blijkt dat bij intervertebrale osteochondrose het kraakbeenweefsel van de tussenwervelschijven in volume toeneemt, omdat "chondros, χόνδρο" vertaald uit het Grieks in het Russisch "kraakbeen" betekent? Nee, chondrose, of beter gezegd, osteochondrose is geen opslagziekte. In dit geval vindt er geen echte groei van kraakbeenweefsel plaats; we hebben het alleen over een verandering in de configuratie van de tussenwervelschijven onder invloed van vele jaren fysieke activiteit, en we hebben hierboven onderzocht wat er in elke individuele schijf gebeurt. De term ‘osteochondrose’ werd in 1933 in de klinische literatuur geïntroduceerd door A. Hilderbrandt.
Osteochondrose verwijst naar dystrofische-degeneratieve processen en maakt deel uit van de normale, normale veroudering van tussenwervelschijven. Niemand van ons is verrast dat het gezicht van een 20-jarig meisje op 70-jarige leeftijd enigszins zal verschillen van haar gezicht, maar om de een of andere reden gelooft iedereen dat de wervelkolom, de tussenwervelschijven, niet dezelfde uitgesproken tijdelijke veranderingen ondergaan. Dystrofie is een voedingsstoornis en degeneratie is een schending van de structuur van de tussenwervelschijven die volgt op een lange periode van dystrofie.
Oorzaken van osteochondrose en de complicaties ervan
De belangrijkste oorzaak van ongecompliceerde, fysiologische osteochondrose kan worden beschouwd als de manier waarop iemand beweegt: rechtop lopen. Van alle zoogdieren is de mens de enige soort op aarde die op twee benen loopt, en dit is de enige manier van voortbewegen. Osteochondrose werd de plaag van de mensheid, maar we hebben onze handen bevrijd en een beschaving gecreëerd. Dankzij het rechtop lopen (en osteochondrose) hebben we niet alleen het wiel, het alfabet en het vuur onder de knie, maar kun je ook thuis in de warmte zitten en dit artikel op je computerscherm lezen.
De naaste verwanten van mensen, de hogere primaten - chimpansees en gorilla's, staan soms op twee benen, maar deze bewegingsmethode is voor hen een hulp, en meestal bewegen ze zich nog steeds op vier poten. Om osteochondrose te laten verdwijnen, zoals bij intensieve veroudering van de tussenwervelschijven, moet een persoon de manier waarop hij beweegt veranderen en de constante verticale belasting van de wervelkolom wegnemen. Dolfijnen, orka's en walvissen hebben geen osteochondrose, en honden, koeien en tijgers hebben het niet. Hun wervelkolom neemt geen langdurige statische en verticale schokken op, omdat deze zich in een horizontale toestand bevindt. Als de mensheid naar zee gaat en duiken de natuurlijke manier van transport is, zal osteochondrose verslagen worden.
Een rechtopstaande houding dwong het menselijke bewegingsapparaat te evolueren in de richting van het beschermen van de schedel en de hersenen tegen schokbelastingen. Maar schijven – elastische kussentjes tussen de wervels – zijn niet de enige beschermingsmethode. Een persoon heeft een verende voetboog, kraakbeen van de kniegewrichten, fysiologische rondingen van de wervelkolom: twee lordose en twee kyfose. Dit alles zorgt ervoor dat je je hersenen niet kunt "afschudden", zelfs niet tijdens het hardlopen.
Risicofactoren
Maar artsen zijn geïnteresseerd in de risicofactoren die kunnen worden aangepast en complicaties van osteochondrose kunnen voorkomen, die pijn, ongemak, beperkte mobiliteit en verminderde kwaliteit van leven veroorzaken. Laten we eens kijken naar deze risicofactoren, die zo vaak worden genegeerd door artsen, vooral in particuliere medische centra. Het is immers veel winstgevender om iemand voortdurend te behandelen dan om de oorzaak van het probleem aan te wijzen, op te lossen en de patiënt te verliezen. Hier zijn ze:
- de aanwezigheid van longitudinale en transversale platvoeten. Platvoeten zorgen ervoor dat de voetboog niet meer veert en de schok wordt zonder verzachting naar de wervelkolom overgebracht. Tussenwervelschijven ervaren aanzienlijke stress en storten snel in;
- overgewicht en obesitas – behoeft geen commentaar;
- onjuist tillen en dragen van zware voorwerpen, met ongelijkmatige druk op de tussenwervelschijven. Als u bijvoorbeeld een zak aardappelen op één schouder optilt en draagt, zal de intense last op één rand van de schijven vallen, en deze kan buitensporig zijn;
- lichamelijke inactiviteit en een sedentaire levensstijl. Hierboven werd gezegd dat tijdens het zitten de maximale druk op de schijven optreedt, aangezien een persoon nooit rechtop zit, maar altijd "licht" buigt;
- chronische verwondingen, uitglijden op ijs, intensief gewichtheffen, contactvechtsporten, zware hoeden, stoten met uw hoofd tegen lage plafonds, zware kleding, het dragen van zware tassen in uw handen.
Algemene symptomen
De symptomen die hieronder worden beschreven bestaan buiten de lokalisatie. Dit zijn veel voorkomende symptomen en kunnen overal voorkomen. Dit zijn pijn, bewegingsstoornissen en sensorische stoornissen. Er zijn ook vegetatief-trofische stoornissen, of specifieke symptomen, bijvoorbeeld urinewegaandoeningen, maar veel minder vaak. Laten we deze tekenen eens nader bekijken.
Pijn: spier- en radiculair
Pijn kan van twee soorten zijn: radiculair en gespierd. Radiculaire pijn wordt geassocieerd met compressie of druk op een uitsteeksel of hernia van de tussenwervelschijf van de overeenkomstige wortel op dit niveau. Elke zenuwwortel bestaat uit twee delen: gevoelig en motorisch.
Afhankelijk van waar de hernia precies is gericht en welk deel van de wortel is samengedrukt, kunnen er sensorische of motorische stoornissen zijn. Soms komen beide stoornissen tegelijk voor, in verschillende mate uitgedrukt. Pijn behoort ook tot de zintuiglijke stoornissen, omdat pijn een bijzonder, specifiek gevoel is.
Radiculaire pijn: compressieradiculopathie
Radiculaire pijn is voor velen bekend; het wordt “neuralgie” genoemd. De gezwollen zenuwwortel reageert heftig op elke schok en de pijn is erg scherp, vergelijkbaar met een elektrische schok. Ze schiet in de arm (vanaf de nek) of in het been (vanaf de onderrug). Zo'n scherpe, pijnlijke impuls wordt lumbago genoemd: in de onderrug is het lumbago, in de nek is het cervicago, een zeldzamere term. Dergelijke radiculaire pijn vereist een geforceerde, pijnstillende of antalgische houding. Radiculaire pijn treedt onmiddellijk op bij hoesten, niezen, huilen, lachen of persen. Elke schok van de gezwollen zenuwwortel veroorzaakt meer pijn.
Spierpijn: myofasciaal-tonisch
Maar een hernia of tussenwervelschijfdefect kan de zenuwwortel niet samendrukken, maar kan bij beweging nabijgelegen ligamenten, fascia en diepe rugspieren beschadigen. In dit geval zal de pijn secundair zijn, pijnlijk, permanent, er zal stijfheid in de rug optreden, en dergelijke pijn wordt myofasciaal genoemd. De bron van deze pijn zal niet langer het zenuwweefsel zijn, maar de spieren. Een spier kan maar op één manier op elke stimulus reageren: samentrekking. En als de stimulus wordt verlengd, zal de spiercontractie veranderen in een constante spasme, wat erg pijnlijk zal zijn.
Een kenmerkend symptoom van dergelijke secundaire myofasciale pijn is een verhoogde stijfheid in de nek, onderrug of thoracale wervelkolom, het verschijnen van dichte, pijnlijke spierbultjes - "rollers" naast de wervelkolom, dat wil zeggen paravertebraal. Bij dergelijke patiënten verergert de rugpijn na enkele uren ‘kantoorwerk’, met langdurige immobiliteit, wanneer de spieren praktisch niet meer kunnen werken en zich in een staat van spasmen bevinden.
Zintuiglijke stoornissen
Als een uitsteeksel of hernia, of een krampachtige spier het gevoelige deel van de zenuwwortel indrukt, treden er verschillende sensorische stoornissen op. Ze kunnen gepaard gaan met pijn, of ze kunnen afzonderlijk optreden, nadat de pijn al voorbij is. Er zijn ook volledig pijnloze vormen van sensorische stoornissen, maar zelden.
Veel mensen kennen de gevoelloosheid van de toppen van de vingers en tenen (hypo-esthesie of volledige anesthesie), verminderde gevoeligheid van de huid in de vorm van lange strepen, van het radiculaire type. Soms treedt paresthesie of formicatie op, een gevoel van ‘kruipend kippenvel’. Meestal komen gevoeligheidsstoornissen voor in de voeten en de toppen van de vingers en tenen. Zintuiglijke stoornissen zijn behoorlijk onaangenaam, maar zintuiglijke stoornissen maken iemand niet gehandicapt, maar motorische stoornissen kunnen hier wel toe leiden.
Motorische stoornissen in de periferie
Als een motorneuron of axonen die deel uitmaken van het motorische deel van een zenuw worden aangetast, treedt er zwakte in de spier op of de volledige immobiliteit ervan. In het tweede geval hebben we het over volledige verlamming, en in het eerste geval over parese. Parese is een gedeeltelijke verlamming wanneer de spier niet op volle kracht werkt.
Meestal verschijnen dergelijke aandoeningen in de benen, met uitsteeksels en hernia's van de lumbale wervelkolom. Daar liggen motorstructuren die de spieren van het onderbeen en de voet innerveren. Daarom kan bij gevorderde, gecompliceerde lumbale osteochondrose de voet slaan. Het draait naar binnen, de persoon wordt gedwongen zijn been hoog op te heffen om met de spankende voet te kunnen stappen, dit wordt steppage genoemd, "haangang."
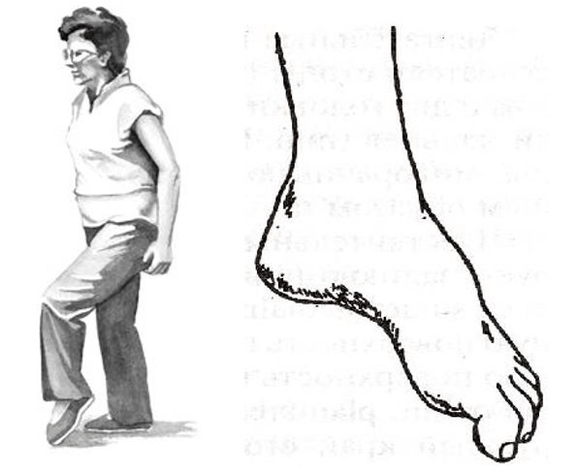
Maar het hele gevaar van bewegingsstoornissen is dat ze geïsoleerd kunnen zijn en niet gepaard kunnen gaan met pijn. En als een persoon 'geen pijn heeft', komt hij mogelijk niet tijdig bij de dokter. Daarom is het zo belangrijk voor patiënten met progressieve uitsteeksels en hernia's, bijvoorbeeld in de lumbale regio, om periodiek op hun tenen en hielen te lopen en het werk van hun spieren te controleren.
Lokale symptomen: hoofdsymptomen
Laten we nu specifieke symptomen en syndromen bekijken die kenmerkend zijn voor cervicale, thoracale en lumbale osteochondrose. Laten we van boven naar beneden gaan, van het cervicale gebied naar beneden, via het thoracale gebied, naar het lumbosacrale gebied.
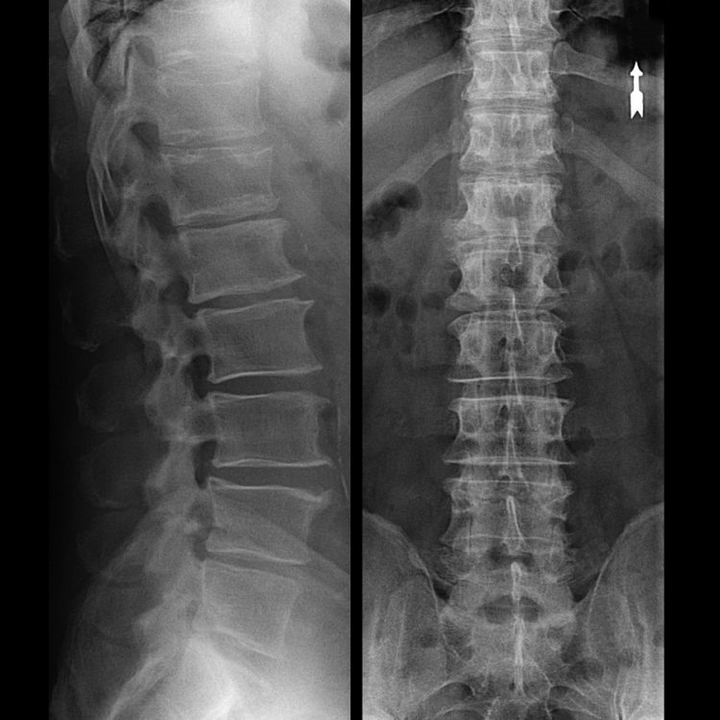
Diagnose van osteochondrose
In typische gevallen treedt osteochondrose van de cervicale en cervicale-thoracale wervelkolom op zoals hierboven beschreven. Daarom was en blijft de belangrijkste fase van de diagnose de identificatie van de klachten van de patiënt, waarbij de aanwezigheid van bijkomende spierspasmen wordt vastgesteld met behulp van eenvoudige palpatie van de spieren langs de wervelkolom. Is het mogelijk om de diagnose osteochondrose te bevestigen met behulp van röntgenonderzoek?
Een “röntgenfoto” van de cervicale wervelkolom, en zelfs bij functionele tests voor flexie en extensie, laat geen kraakbeen zien, omdat hun weefsel röntgenstralen doorgeeft. Desondanks kan men op basis van de locatie van de wervels algemene conclusies trekken over de hoogte van de tussenwervelschijven, het algemene rechttrekken van de fysiologische kromming van de nek - lordose, evenals de aanwezigheid van marginale gezwellen op de wervels met langdurige irritatie van hun oppervlakken door kwetsbare en uitgedroogde tussenwervelschijven. Functionele tests kunnen de diagnose van instabiliteit van de cervicale wervelkolom bevestigen.
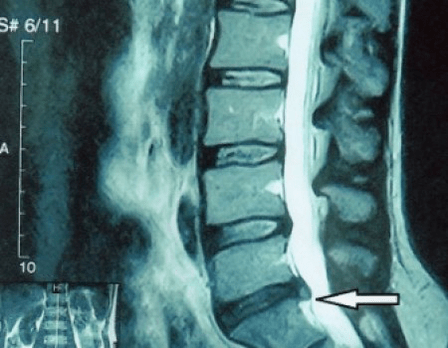
Omdat de schijven zelf alleen kunnen worden gezien met behulp van CT of MRI, zijn magnetische resonantie en röntgencomputertomografie geïndiceerd om de interne structuur van kraakbeen en formaties zoals uitsteeksels en hernia's te verduidelijken. Met behulp van deze methoden wordt dus nauwkeurig een diagnose gesteld en is het tomografieresultaat een indicatie en zelfs een actuele gids voor de chirurgische behandeling van een hernia op de afdeling neurochirurgie.
Behandeling van complicaties van osteochondrose
Laten we nogmaals herhalen dat het onmogelijk is om osteochondrose te genezen, zoals geplande veroudering en uitdroging van de tussenwervelschijf. Je kunt het gewoon niet ingewikkeld laten worden:
- als er symptomen zijn van vernauwing van de hoogte van de tussenwervelschijven, dan moet u correct bewegen, niet aankomen en het optreden van uitsteeksels en spierpijn vermijden;
- als je al een uitsteeksel hebt, moet je oppassen dat je de vezelige ring niet laat scheuren, dat wil zeggen dat je het uitsteeksel niet in een hernia verandert, en dat je het verschijnen van uitsteeksels op verschillende niveaus vermijdt;
- als u een hernia heeft, moet u deze dynamisch controleren, regelmatig MRI's uitvoeren, voorkomen dat u de omvang ervan vergroot, of een moderne, minimaal invasieve chirurgische behandeling uitvoeren, aangezien zonder uitzondering alle conservatieve methoden voor de behandeling van exacerbatie van osteochondrose de hernia op zijn plaats laten en alleen tijdelijke symptomen elimineren: ontsteking, pijn, schieten en spierspasmen.
Maar bij de geringste overtreding van het regime, bij zwaar tillen, onderkoeling, letsel, gewichtstoename (in het geval van de onderrug) keren de symptomen keer op keer terug. We zullen beschrijven hoe u kunt omgaan met onaangename sensaties, pijn en beperkte mobiliteit in de rug tegen de achtergrond van exacerbatie van osteochondrose en een bestaand uitsteeksel of hernia, secundair aan het sociaal tonisch syndroom.
Wat te doen tijdens een exacerbatie?
Omdat er een aanval van acute pijn is geweest (bijvoorbeeld in de onderrug), moet u in de pre-medische fase de volgende instructies volgen:
- elimineer fysieke activiteit volledig;
- slaap op een harde matras (orthopedisch matras of harde bank), waardoor het doorzakken van de rug wordt geëlimineerd;
- het is raadzaam om een halfstijf korset te dragen om plotselinge bewegingen en “vervormingen” te voorkomen;
- U dient een massagekussen met plastic naaldapplicators op uw onderrug te plaatsen, of een Lyapko-applicator te gebruiken. Je moet het 30 - 40 minuten bewaren, 2 -3 keer per dag;
- hierna kunnen zalven met NSAID's, zalven met bijen- of slangengif in de onderrug worden ingewreven;
- na het wrijven kunt u op de tweede dag uw onderrug in droge hitte wikkelen, bijvoorbeeld met een riem van hondenhaar.
Een veelgemaakte fout is het opwarmen op de eerste dag. Dit kan een verwarmingskussen zijn, badprocedures. Tegelijkertijd neemt de zwelling alleen maar toe, en daarmee ook de pijn. Je kunt pas opwarmen nadat het “hoogste pijnpunt” voorbij is. Hierna zal warmte de “resorptie” van de zwelling bevorderen. Dit gebeurt meestal na 2-3 dagen.
De basis van elke behandeling is etiotrope therapie (eliminatie van de oorzaak) en pathogenetische behandeling (die de mechanismen van de ziekte beïnvloedt). Het gaat gepaard met symptomatische therapie. Voor vertebrogene pijn (veroorzaakt door problemen in de wervelkolom) zijn de zaken als volgt:
- Om de zwelling van de spieren en de wervelkolom te verminderen, zijn een zoutvrij dieet en een beperking van de hoeveelheid geconsumeerd vocht geïndiceerd. U kunt zelfs een tablet met een mild kaliumsparend diureticum geven;
- in de acute fase van lumbale osteochondrose kan een kortdurende behandeling worden uitgevoerd met intramusculaire "injecties" van NSAID's en spierverslappers: dagelijks. Dit zal de zwelling van het zenuwweefsel helpen verlichten, ontstekingen elimineren en de spiertonus normaliseren;
- in de subacute periode, na het overwinnen van de maximale pijn, mogen er geen "injecties" meer worden genomen en moet aandacht worden besteed aan herstellende middelen, bijvoorbeeld moderne medicijnen van groep "B". Ze herstellen effectief de verminderde gevoeligheid, verminderen gevoelloosheid en paresthesie.
Fysiotherapeutische maatregelen gaan door, de tijd is rijp voor oefentherapie voor osteochondrose. Zijn taak is om de bloedcirculatie en spiertonus te normaliseren, wanneer zwelling en ontsteking al zijn afgenomen, maar spierspasmen nog niet volledig zijn verdwenen.
Kinesiotherapie (bewegingsbehandeling) omvat het doen van therapeutische oefeningen en zwemmen. Gymnastiek voor osteochondrose van de cervicale wervelkolom is helemaal niet gericht op de schijven, maar op de omliggende spieren. Zijn taak is om tonische spasmen te verlichten, de bloedstroom te verbeteren en ook de veneuze uitstroom te normaliseren. Dit is wat leidt tot een afname van de spiertonus, een afname van de ernst van pijn en stijfheid in de rug.
Oefeningen voor osteochondrose moeten worden uitgevoerd na een lichte algemene warming-up, op “opgewarmde spieren”. De belangrijkste therapeutische factor is beweging, niet de mate van spiercontractie. Om terugval te voorkomen is het gebruik van gewichten daarom niet toegestaan; Er wordt gebruik gemaakt van een gymnastiekmat en een gymnastiekstok. Met hun hulp kunt u het bewegingsbereik effectief herstellen.
Het inwrijven van zalven en het gebruik van de Kuznetsov-applicator gaat door. Zwemmen, onderwatermassage en Charcot-douche worden getoond. Het is tijdens het stadium van vervagende exacerbatie dat medicijnen voor magnetische therapie thuis en fysiotherapie geïndiceerd zijn.
Meestal duurt de behandeling niet langer dan een week, maar in sommige gevallen kan osteochondrose zich manifesteren met zulke gevaarlijke symptomen dat een operatie noodzakelijk en dringend kan zijn.
Over de halsband van Shants
In de vroege stadia, tijdens de acute fase, is het noodzakelijk om de nek te beschermen tegen onnodige bewegingen. De Shants halsband is hier ideaal voor. Veel mensen maken twee fouten bij de aanschaf van deze halsband. Ze kiezen het niet op basis van hun maat, daarom vervult het simpelweg zijn functie niet en veroorzaakt het een gevoel van ongemak.
De tweede veelgemaakte fout is het langdurig dragen voor profylactische doeleinden. Dit leidt tot zwakke nekspieren en veroorzaakt alleen maar meer problemen. Voor een halsband zijn er slechts twee indicaties waaronder deze gedragen kan worden:
- het optreden van acute pijn in de nek, stijfheid en pijn die zich naar het hoofd verspreidt;
- als u lichamelijk werk gaat verrichten terwijl u in volledige gezondheid verkeert, waarbij het risico bestaat dat u uw nek ‘overbelast’ en een verergering krijgt. Dit is bijvoorbeeld het repareren van een auto, wanneer je eronder gaat liggen, of het wassen van ramen, wanneer je je hand moet uitstrekken en lastige houdingen moet aannemen.
De halsband mag niet langer dan 2 à 3 dagen worden gedragen, omdat langer dragen veneuze congestie in de nekspieren kan veroorzaken, op een moment dat het tijd is om de patiënt te activeren. Een analoog van de Shants-kraag voor de onderrug is een halfstijf korset gekocht bij een orthopedische salon.
Chirurgische behandeling of conservatieve maatregelen?
Het is raadzaam dat elke patiënt, na progressie van de symptomen, bij aanwezigheid van complicaties, een MRI ondergaat en een neurochirurg raadpleegt. Moderne, minimaal invasieve operaties maken het mogelijk om vrij grote hernia's veilig te verwijderen, zonder langdurige ziekenhuisopname, zonder gedwongen te worden meerdere dagen te gaan liggen, zonder de kwaliteit van leven in gevaar te brengen, aangezien ze worden uitgevoerd met behulp van moderne video-endoscopische, radiofrequentie-, lasertechnologie of met behulp van koud plasma. Je kunt een deel van de pit verdampen en de druk verlagen, waardoor de kans op een hernia kleiner wordt. En je kunt het defect radicaal elimineren, dat wil zeggen door er volledig vanaf te komen.
U hoeft niet bang te zijn om een hernia te opereren; dit zijn niet langer de eerdere soorten open operaties uit de jaren 80-90 van de vorige eeuw met spierdissectie, bloedverlies en een daaropvolgende lange herstelperiode. Ze lijken meer op een klein lek onder röntgencontrole, gevolgd door het gebruik van moderne technologie.
Preventie van osteochondrose en de complicaties ervan
Osteochondrose, inclusief gecompliceerde, waarvan we de symptomen en de behandeling hierboven hebben besproken, is voor het grootste deel helemaal geen ziekte, maar eenvoudigweg een manifestatie van onvermijdelijke veroudering en voortijdige "krimp" van de tussenwervelschijven. Osteochondrose heeft weinig nodig om ons nooit lastig te vallen:
- vermijd onderkoeling, vooral in de herfst en lente, en vallen in de winter;
- til geen gewichten op en draag lasten alleen met een rechte rug in een rugzak;
- drink meer schoon water;
- word niet dik, uw gewicht moet overeenkomen met uw lengte;
- behandel eventuele platvoeten;
- doe regelmatig fysieke oefeningen;
- deelnemen aan soorten oefeningen die de belasting van de rug verminderen (zwemmen);
- slechte gewoonten opgeven;
- mentale stress afwisselen met fysieke activiteit. Na elk anderhalf uur mentaal werk wordt aanbevolen om het type activiteit te veranderen in fysiek werk;
- U kunt regelmatig op zijn minst een röntgenfoto van de lumbale wervelkolom in twee projecties of een MRI maken om te weten of de eventuele hernia zich ontwikkelt;
Door deze eenvoudige aanbevelingen op te volgen, kunt u uw rug levenslang gezond en mobiel houden.





















